Behandlungszentren für CoVID-2019
- Die Pandemie"pläne" des Bundes und Hessens sahen im März 2020 eine diffuse Behandlung von CoVID-2019-Patienten in jedwedem Krankenhaus vor. Sie waren unkonkret. Begriffe waren unbestimmt. Konkrete Handlungsanweisungen sahen sie nicht vor. Der Pandemieplan Hessens stammte aus dem Jahr 2007.
- Hintergrund: Man hatte die Anfertigung eines echten Management-Plans für die Pandemie schlicht versäumt.
- Auch Italien hatte dieses Problem. Jeder behandelte im März 2020 jeden und das überall. Nach drei Wochen versagte das gesamte Gesundheitssystem.
- Wer gedacht hatte, man würde den Sommer 2020 oder den Sommer 2021 nutzen, um Gesellschaft und Gesundheitswesen pandemiefest zu machen, wurde enttäuscht.
- Der Inhalt dieser Seite stellt einen Vorschlag unserer Pandemie-Arbeitsgruppe dar.
- Er entspricht keiner der derzeit in Deutschland angewendeten Behandlungsanleitungen.
- Er beruht auf der Anpassung der hochpositiven Erfahrungen aus China auf die deutschen Verhältnisse.
- Er ist ein Diskussionsbeitrag.
- Bitte helfen Sie bei der Verbesserung dieses Vorschlags mit.
Was müssen wir in Deutschland tun?
- Nicht jedes Krankenhaus darf CoVID-19-Patienten aufnehmen.
- Wir brauchen spezialisierte Behandlungszentren mit:
- Aufnahmeeinheiten für klinische Diagnostik und Anamnese
- Computertomografie-Geräten
- Sofortlaboren
- CoVID-19-Spezialkliniken
- Isolationszentren
- Wir brauchen bessere Falldefinitionen.
- Wir brauchen einen klaren und bundeseinheitlichen Ablaufplan.
Behandlungszentren
- Jeder Landkreis und jede kreisfreie Stadt brauchen:
- ein Diagnostikzentrum: Das kann ein Verwaltungs- oder Bürogebäude sein.
- pro Verdachtsfall: 1 einzelnes Zimmer, in dem klinische Diagnostik und Anamnese-Erhebung stattfinden.
- in kurzer Distanz hierzu: 2-3 Computertomografen, ggf. in einer behelfsmäßig aufgebauten Behausung.
- ein Schnelllabor für PCR-Tests (nicht für "Schnelltests").
- klare Weg-Kennzeichnungen.
- Ärzte, Pflegekräfte, Dokumentationsassistenten, Reinigungspersonal.
- Dekontaminationsschleusen für das Personal.
- eine CoVID-Spezialklinik: Dies kann eines der Kreiskrankenhäuser oder eine der Stadtkliniken sein.
- Sie sollte nah am Diagnostikzentrum liegen.
- Hier müssen die Intensivbetten für CoVID-19-Fälle zentriert werden.
- Hier werden alle Risikopatienten und alle schweren oder kritischen Fälle aufgenommen.
- ein primäres Isolationszentrum: Das kann eine Sport- oder Veranstaltungshalle sein.
- Hier nimmt man alle CoVID-Patienten der Fallgruppen "mild" und "moderat" auf.
- ein sekundäres Isolationszentrum: Das kann ebenfalls eine Sport- oder Veranstaltungshalle sein.
- Hier nimmt man alle Patienten und alle Verdachtsfälle auf, die sich der Anordnung stationärer oder häuslicher Isolation widersetzt haben.
- ein tertiäres Isolationszentrum: Das kann ein Hotel sein.
- Hier nimmt man alle zur Isolation Verpflichteten auf, die freiwillig oder auf Anordnung nicht zusammen mit nicht betroffenen Familienmitgliedern isoliert werden wollen, weil unter diesen Angehörige Infrastruktur-wichtiger Berufsgruppen sind (Beispiele: Gesundheitswesen, Polizei, Kraftwerksmitarbeiter, Kraftfahrer im Versorgungsdienst, Staatsanwälte, Polizisten).
Mobile CoVID-Teams
- Jeder Landkreis und jede kreisfreie Stadt stellen Diagnostikteams für:
- Abstrich-Drive-Ins, die an bestimmten Straßen jeden Insassen jedes Autos untersuchen (Doppeltestungen sind sogar nützlich.).
- Hausbesuche, auf denen alle Einwohner per Rachen-/Nasen-Abstrich und Fiebermessungen getestet werden.
- Jeder Landkreis und jede kreisfreie Stadt stellen Therapieteams für:
- die Versorgung suspekter Patienten in häuslicher Isolation, die der Nachverfolgung ihrer Erkrankungen, nicht aber der Aufnahme in Spezialkrankenhäuser oder Isolationszentren bedürfen.
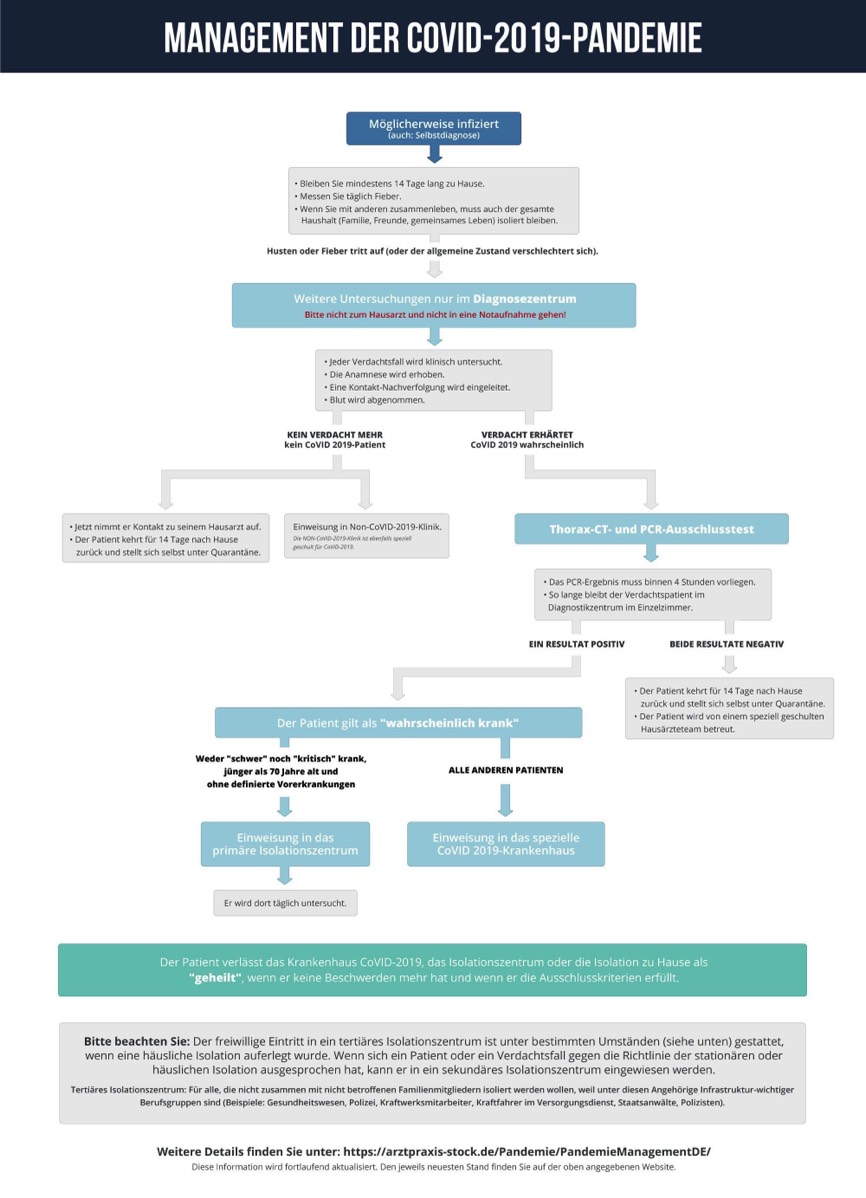
Behandlungsweg
- Aufgrund der sehr guten Erfahrungen in Hubei im Februar schlagen wir für Deutschland folgenden Behandlungsweg vor:
- Wer glaubt, er sei infiziert, bleibt für zumindest 14 Tage zu Hause. Er misst täglich Fieber.
- Wer zuhause in einer Familie lebt, bleibt mit seinem gesamten Haushalt in Isolation.
- Bekommt er Husten oder Fieber (Körpertemperatur > 37°C bei jedweder Messmethode) oder verschlechtert sich sein Allgemeinzustand, finden weitere Untersuchungen zunächst nur im Diagnostikzentrum statt.
- Der Patient geht also auf keinen Fall zu seinem Hausarzt oder in eine Notaufnahme!
- Im Diagnostikzentrum wird jeder Verdachtsfall klinisch untersucht.
- Die Anamnese wird erhoben.
- Eine Kontakt-Nachverfolgung wird eingeleitet.
- Blut wird abgenommen.
- Wer nach Einschätzung des Diagnostikzentrums kein CoVID-19-Patient ist,
- geht wieder nach Hause. Jetzt nimmt er Kontakt zu seinem Hausarzt auf. Weil er das Diagnostikzentrum besucht hatte, ist ihm eine 14 Tage dauernde, häusliche Isolierung auferlegt.
- oder kommt aufgrund seines Gesamt-Krankheitsbildes in eine Nicht-CoVID-19-Klinik, die für CoVID-19 speziell geschult worden ist.
- Isolation für 14 Tage
- Ärzte: Vollschutz
- Wer nach der Eingangsuntersuchung ein Verdachtsfall bleibt, erhält ein Lungen-CT.
- Ist das Lungen-CT unauffällig, findet ein PCR-Ausschlusstest statt.
- Das PCR-Ergebnis muss binnen 4 Stunden vorliegen. Solange bleibt der Verdachtspatient im Diagnostikzentrum im Einzelzimmer.
- Ist beides unauffällig, kehrt der Patient nach Hause zurück.
- Weil er das Diagnostikzentrum besucht hatte, ist ihm eine 14 Tage dauernde, häusliche Isolierung auferlegt.
- Er wird von einem speziell geschulten Hausärzteteam betreut.
- Bei positivem PCR-Test nach diesem Verfahren gilt der Patient als wahrscheinlich krank.
- Ist das Lungen-CT suspekt, findet ein erster PCR-Ausschlusstest statt.
- Der Patient gilt als wahrscheinlich krank.
- Das abgenommene Blut wird jetzt auch auf Antikörper gegen alle anderen, relevanten Viren untersucht.
- Wer wahrscheinlich oder definitiv krank, aber
- weder "schwer" noch "kritisch" krank ist,
- jünger als 70 Jahre alt .und.
- ohne definierte Vorerkrankungen,
- kommt in das primäre Isolationszentrum. Er wird dort täglich untersucht.
- Freiwillig in ein tertiäres Isolationszentrum gehen darf unter bestimmten (siehe oben) Umständen, wem häusliche Isolation auferlegt worden ist.
- Alle anderen Patienten kommen in das dezidierte CoVID-19-Krankenhaus.
- Das CoVID-19-Krankenhaus, das Isolationszentrum, oder die häusliche Isolierung verlässt als geheilt,
- wer keine Beschwerden mehr hat .und.
- wer den Ausschlusskriterien genügt.
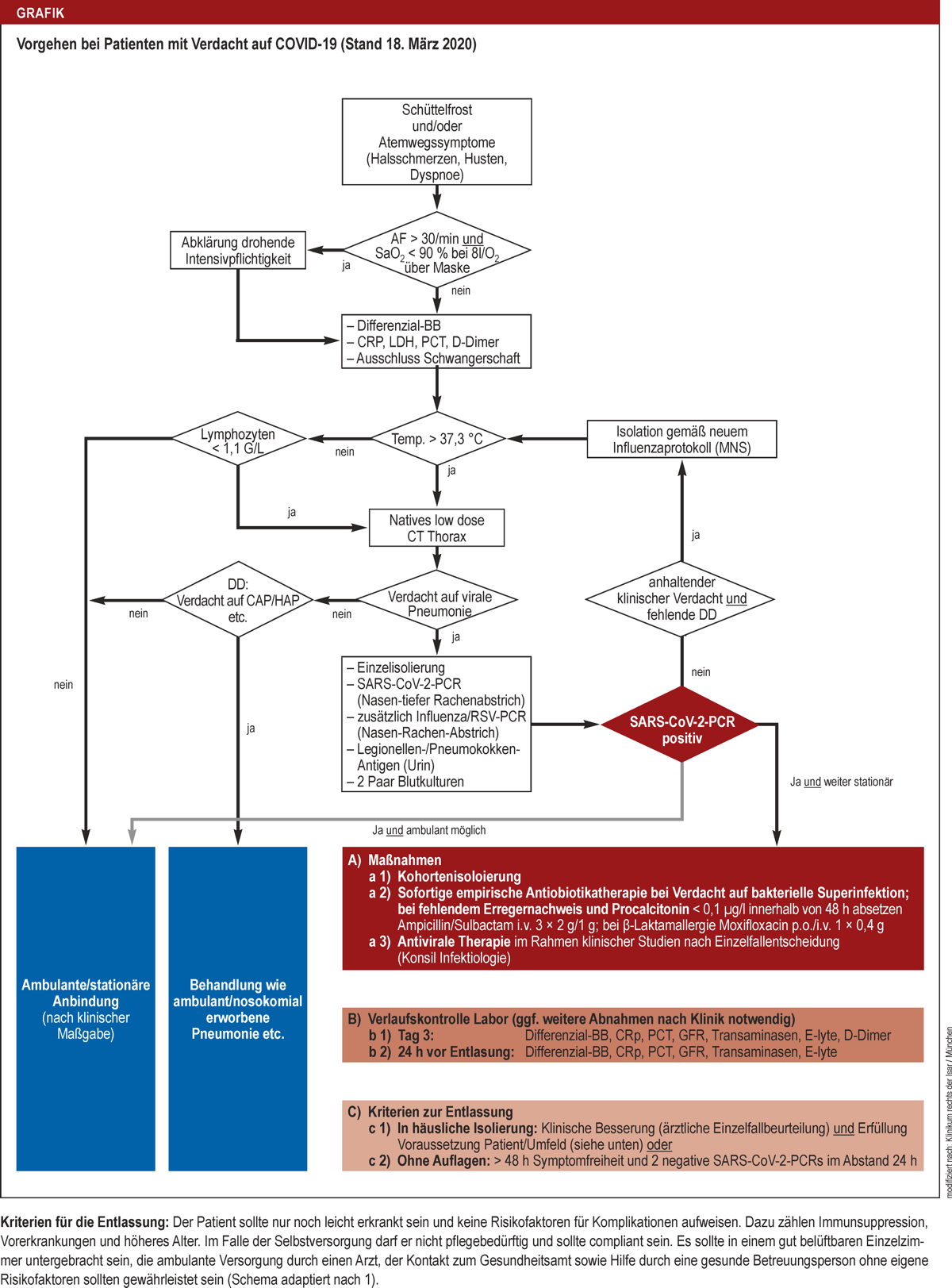
- Am 30.03.2020 wurde nachfolgendes Ablaufschema zum Gebrauch in den Krankenhäusern in Deutschland publiziert.
- Es hat eine gewisse Ähnlichkeit mit unserem Vorschlag.
- Es wird seit dem 18.03.2020 im Münchner Klinikum rechts der Isar eingesetzt.
Weitere wichtige Maßnahmen
- Fiebermessungen
- Transmission von SARS-CoV-2 ist selten bei Infizierten ohne Symptome.
- häufigstes nicht erkanntes Symptom: Temperaturerhöhung (cut-off-level: 37°C)
- Messung an Handgelenk oder Stirn, 2 cm Abstand zur Haut
- allgemeine Anlässe der Messungen
- Flughäfen, Bahnhöfe etc.: jeder Passagier
- Krankenhäuser, Arztpraxen, Senioren-Wohnheime, Parlamente, Behörden: jeder, beim Betreten, beim Verlassen
- weitere Behandlung im CoVID-19-Zentrum oder durch ein mobiles CoVID-19-Team bei verdächtigem Befund
- Abstriche für den direkten SARS-CoV-2-Nachweis (PCR)
- alle in der Krise für die Infrastruktur wichtigen Personen
- alle 3 Tage
- nicht selbst oder durch Laien durchgeführt
- tief pharyngeal, 15 Sekunden lang
- Wenn wir diesen Weg einschlagen
- können wir der Pandemie Herr werden.
- gehen wir sorgsam mit Ressourcen um.
- halten wir Kapazitäten auch für die ohnehin auftretenden Krankheitsfälle vor, die von SARS-CoV-2 unabhängig sind.
Was nicht verschwiegen werden sollte
- Wer vom Diagnose- oder vom Therapieteam nicht zu Hause angetroffen wird, obwohl ihm häusliche Isolation verordnet worden ist, wird in ein sekundäres Isolationszentrum eingewiesen.
- Des Schutzes der Polizei bedürfen
- mobile Diagnostikteams
- Diagnosezentren
- sekundäre Isolationszentren
- Jeder Ort in jedem Landkreis benötigt Leichensäcke und Kühlkapazitäten in ausreichender Zahl (4% der Bevölkerung).
- Jeder Landkreis und jede kreisfreie Stadt brauchen ein mit Vollschutz ausgerüstetes Leichenschau-Team. Die Leichenschau ist bei CoVID-19 besonders infektionsgefährdend. Gleichwohl ist sie wichtig auch zur Aufrechterhaltung der öffentlichen Ordnung. Jeder Tote muss per PCR-Test auf SARS-CoV-2 untersucht werden, zusätzlich zur regulären Leichenschau.
- Bestattungen können nicht in Gegenwart von Trauergemeinden stattfinden.
- Einzelbestattungen werden nicht durchgehend möglich sein.
mehr zu diesem Thema:
- Optionen und Phasen in einer Epidemie
- Was wurde in Deutschland bislang versäumt?
- Was kommt auf uns in Deutschland zu?
- Was hat man im Februar 2020 in China getan?
- Ideen zur Bekämpfung einer Pandemie
- Ressourcen für die Pandemie
- Englische Version und Russische Version unseres Pandemie-Management-Plans
- Paradigmenwechsel: gemeinschaftszentrierte statt patientenzentrierte Versorgung
- notwendiger Eigenschutz für Angehörige des Gesundheitswesens
- Ideen aus der Schweiz (1), (2)
- bemerkenswerte Strukturiertheit: Klinikum rechts der Isar
auch wichtig:
- Was können Sie für sich selbst tun?
- Beachten Sie in jedem Fall regelmäßig die Hinweise in unserem Blog.